今日は前日に出たばかりのSSCG 2026について、変更点と注意点を解説します。
今回で2004→2008→2012→2016→2021ときて、6回目の発表になりました。
救急や集中治療だけでなく、全ての科の医師にとって重要な内容だと思います。
簡単に過去の推移や変更点もまとめますので、ぜひ参考にしてください。
Prescott HC, Antonelli M, Alhazzani W, Møller MH, Alshamsi F, Azevedo LCP, Belley-Cote E, De Waele J, Derde L, Dionne JC, Evans L, Gershengorn HB, Hodgson CL, Honarmand K, Kesecioglu J, McIntyre L, Mer M, Nunnally ME, Oczkowski SJW, Rochwerg B, Akinola OO, Akuamoah-Boateng KA, Alberto L, Angus DC, Arabi YM, Azoulay E, Cecconi M, Convocar PF, De Pascale G, Doi K, Du B, Egi M, Elie-Turenne MC, Ferrer R, Fox-Robichaud A, French C, Freund Y, Gong MN, Hale CP, Hammond NE, Hashmi M, Heunks L, Iwashyna TJ, Jacob ST, Klompas M, Kwizera A, Leeies M, Lejnieks JD, Levy MM, Machado FR, Maia MO, Masur H, Maves RC, McGloughlin S, McPeake J, Mohr NM, Myatra SN, Ostermann M, Peake SL, Pletz MW, Roberts JA, Rosa RG, Sawyer RG, Schorr CA, Simpson SQ, Weng L, Wiersinga WJ, Rhodes A, Coopersmith CM.
Surviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock 2026. Crit Care Med. 2026 Mar 23. PMID: 41869847.
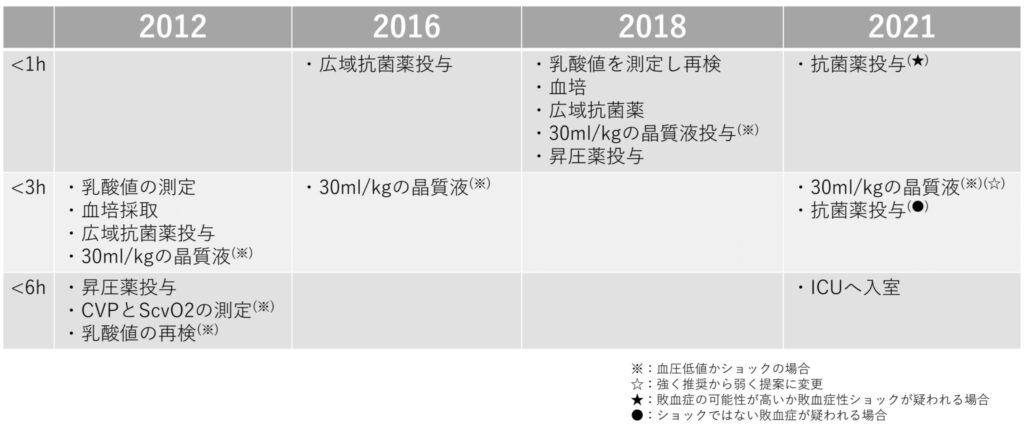
超ざっくり!今までの歴史を振り返る
米国集中治療医学会(SCCM)が敗血症は「感染症に起因するSIRSスコアの2点以上の上昇」と定義した(Sepsis-1)。
SIRSだと感度が高すぎたので、SCCMと欧州集中治療医学会(ESICM)が合同で敗血症を再度定義した(Sepsis-2)。
ただこれは項目が多すぎて使われず。。。同じタイミングでEGDTが提唱された。
SSCG 2012でSepsis-2の定義が採用されているものの、感度特異度の向上も乏しかった。
そのため実臨床ではSepsis-1の定義が変わらずに使われていた。
EGDTの概念も初めて明記された。
Sepsis-3において、今までの重症敗血症の概念が消失した。
そして敗血症の定義が「感染症に伴う生命を脅かす臓器障害」とされた。また診断基準も「感染症に伴うSOFAスコアの2点以上の上昇」と改められた。
ICU以外の利用も考えてqSOFAが提唱され、敗血症性ショックの定義も「十分な輸液負荷にも関わらず平均動脈圧を65mmHg以上にするため血管作動薬を必要とし、血清乳酸値が2mmol/Lを超える敗血症」と変わった。これ以降はEGDTバンドルの推奨は無い。
HOUR-1バンドルとして、1時間以内の培養や輸液負荷、広域抗菌薬投与が推奨された。
敗血症への標準治療の水準が向上したこともあり、乳酸測定や血液培養採取についての1時間以内という目標設定は記載がなくなった。
そして広域抗菌薬という表現はなくなり、症例ごとに抗菌薬選択や輸液負荷について考慮するような記載に。
また早期の末梢静脈路からの血管作動薬の使用や6時間以内の早期ICU入室といった記載が追加された。
SCCMとESICMよりSSCG 2026発表!
SSCGに限っての推奨の重要推移ポイントはこんな感じです。
SSCG 2026での新規推奨
全体で46個ありますが、ここでは4個を取り上げます。
ここの数が多いこともあり、全体の推奨項目数がものすごい数になりましたね。
- Mean Arterial Pressure (MAP) Targets

必ずしもMAP 65mmHgを目指さなくて良い、というものです。
確かに個別化は大事ですしそんなにMAP出ない人もいますので、大事な視点かと思います。
無理やりノルアドで見かけのMAPだけ上げても、臓器灌流は増えていませんからね。
ただ引用研究のMAP 60-65mmHg許容群のMAP中央値は67mmHgであり、注意が必要です。
そして何より本来はMAP高い方が良い人に対して、不十分な管理で低いMAPが許容されることが無いようにしなければいけませんね。
- Timing of Antibiotic Initiation En Route to Hospital

これは一見すると時代の流れに逆行するような内容にも見えます。
なんだか各地で炎上しそうですね。。。
2018に出されたHOUR-1 bundleにより不要な抗菌薬投与が横行したことを受け、初期蘇生の反応などで個別に判断するというのが現在のトレンドかと思います。
じゃないとカラカラになったインフルエンザにMEPM入れられちゃいますから。
しかし本文にもある通り搬送に時間がかかる場合などであれば、病前での抗菌薬投与によるメリットが大きくなることもありえます。
こちらの推奨は非常に解釈に注意が必要であり、日本における診療では必ずしも適応せずとも良いように思いました。
個人的には今まで通り初期蘇生の反応を見て、抗菌薬投与を行うことを目標にします。
そして重症例に対して血液培養をとらずに抗菌薬投与することは、基本的には無いのかなと考えています。
もちろん世界的にはそのようなプラクティスが妥当になる地域があると思いますが。
- Selective Decontamination of the Digestive Tract

Selective decontamination of the digestive tract(SDD)とは非吸収性の抗菌薬で上部消化管を除菌することで、VAPなどの感染症を減らすために行います。
これが推奨度が高くなるとは意外でした。。。
アウトカムを改善する報告もありますが、やはり耐性菌の問題は常に気になります。
その点も懸念ないとする報告もあるようですが、日本におけるSDDの行い方も難しいですし、自分としてはプラクティス変わらなそうです。
よっぽどVAPで困る施設とかにいれば考える余地はあるかもしれません。
- Active Fluid Removal

一瞬ヒヤッとしましたが、単に除水のフェーズになったら早くいけという当たり前の事ですね。
意味を履き違えて、まだ不安定な状態で機械的除水をするようなことが起こらないと良いですが。。。
SSCG 2021からの変更点
- Empiric Antifungal Coverage

こちらも当たり前の内容ですが、先制的な抗真菌薬の投与(まだ培養出る前だが投与すること)は今まで以上に慎重になった方が良さそうです。
もちろん恩恵のある患者もいると思いますが、極めてハイリスクの患者に限られるかと思います。
なんとなく感染症で調子が悪いから抗真菌薬追加、というプラクティスは減っていくのでしょうね。
- Blood Pressure Monitoring
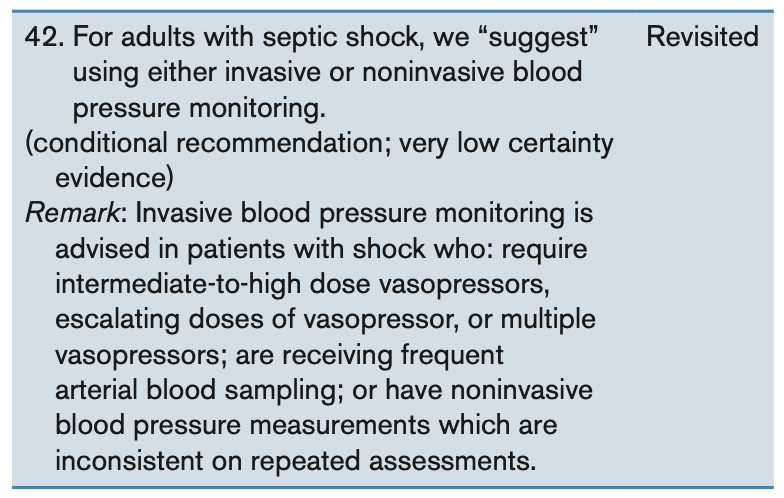
こちらは非常に考えさせられました。
SSCG 2021では比較的早期にAラインを留置して、侵襲的モニタリングを推奨していました。
しかし侵襲的モニタリングと非侵襲的モニタリングに乖離が生まれ、不要な昇圧薬や輸液負荷が行われる可能性があるとされています。
そのため今回は症例に応じての留置が推奨と改められました。
確かにAラインって意外と不潔操作で入れて感染することもありますし、得られるデータが末梢動脈と中枢動脈でかなり変わります。
少量の昇圧薬であればマンシェットで管理が良いかもしれませんね。
自分はショックと認定したら留置していましたが、少しプラクティスを改めるきっかけになりそうです。
あとは日本だとICU加算の関係で入れられることも多いと感じています。
ですがデバイスもless is moreですからね、不要なものは減らしていきたいです。
- Fluid Type

さらにアルブミンの立ち位置が低くなりました。
ここ最近、ずっと不遇ですね。
本文にあるようなアルブミン負荷が妥当な一部の疾患(肝硬変とか)を除くと、ほとんど使う機会が無くなりそうです。
SSCG 2021での推奨度からの変更
- Prolonged Infusion of β-Lactam Antibiotics

推奨度が上がりました。
やっぱりβラクタム系は長時間かけての投与が薬理学的にも良さそうです。
あとは施設ごとでの、持続や長時間投与による薬剤失活リスクや看護業務の手間などとの相談ですね。
・Antimicrobial De-escalation and Discontinuation

こちらも推奨度が上がりました。
重症とは言っても適切な抗菌薬への変更は大事ですね。
広ければ強いわけではありませんので、たとえショックだとしても適切な抗菌薬への変更は重要かと思います。
もちろん複合菌が想定される場合とかは別ですが。
例えばペニシリンへの変更ができる医者って、臨床能力が高いなあと思います。
漫然とカルバペネム続いてる時には、その逆の感想を抱きますね!
・Fluid Resuscitation Guided by Dynamic Measures

こちらも推奨度が上がりましたね。
脈拍、血圧、CVPといった静的指標ではなく、1回拍出量の増加といった動的指標を参考にすることが求められます。
こちらは昨今かなり有名になってきているので、今の若手は自然と取り組めているように思います。
さて、いかがだったでしょうか。
歴史を辿るとEGDTのおかげもあり、だいぶ蘇生の概念が普及してきたように思います。
そして今はEGDTは役目を終え、かなり高度な個別化した管理についての推奨項目が増えてきたことに驚きました。
これらは鵜呑みにするのではなく、自分の施設でどのように適応できるか考えなければいけなそうです。
先日のJSICMでもSSCG 2026作成者がコメントしてましたが、これはあくまでも「世界におけるガイドライン」というのがポイントです。
これは低所得国から高所得国まで広く対象をとっています。
それは良い面でもありますが、一部は自分達に当てはまらない可能性もあるのです。
ですので我々が日本で医療をする上では、必ずしもこの内容を全て外挿することはできないと言えます。
今回は今まで以上に読み手を選ぶガイドラインかと感じました。
本日はこの辺で、ではでは。


コメント