「日本版敗血症診療ガイドライン2024 (J-SSCG2024)」正式版が発表されました。

今回からはこちらに関して思ったことやポイントとなりそうな点を何点かピックアップしていきます。
まずは目をひくバンドルが追加されたので、そちらについて扱っていこうと思います。

以下の3項目から構成されています。
①バイタルサインの評価
こちらは記載されていませんが、qSOFAの項目にSIRS基準を織り交ぜた形になっています。
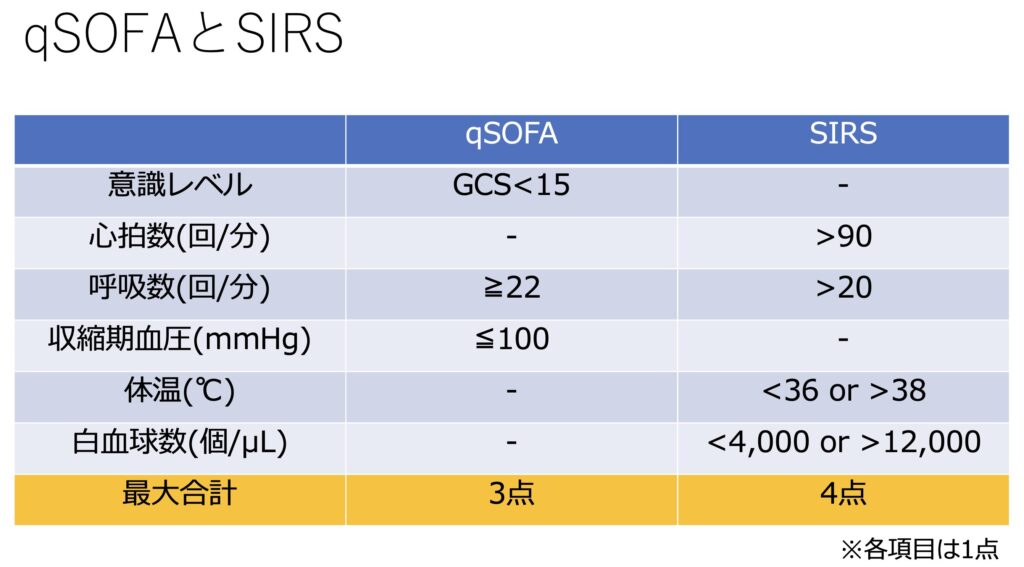
バンドルとして見るべき項目はこの辺りになりますが、なかなか重み付けが難しいですね。
この形にした意図としては、qSOFA単独使用の推奨が下がってきたことを反映していると思われます。
脚光を浴びていたqSOFAも陽性のときには確かに敗血症らしいけど、陰性のときには敗血症を見逃すことがあると指摘されるようになりました。
つまり感度が低いということです。
ただ特異度は非常に高い優秀なスクリーニングツールですので、その意味合いは残しても良かったのかなあと感じます。
あくまでqSOFA陰性の時に、体温や心拍数などSIRS基準を評価するという意味のはずですので。
また赤文字で書かれているSOFA scoreの算出は迅速評価においては非現実的ですね。
そして乳酸値の測定は最重要ですので、もっと強調しても良いのかなあと思いました。
②初期治療バンドル
直ちに行う内容として「微生物検査」「初期蘇生」「抗菌薬」が挙げられています。
微生物検査の重要性はその通りですね。
初期蘇生についても早期のノルアドレナリン投与が記載されている点や、乳酸値測定や心エコーを繰り返すということが強調されている点も良いですね。
早期のノルアドレナリンに「末梢静脈路からの投与」というニュアンスを入れても良いかもしれません。
「CVを先に入れてから!」と勘違いする人がいないとも限りませんので。
SSCG2021でも末梢からの投与、で強調されていました。
そして抗菌薬投与ですが、これは少し注意が必要ですね。
SSCG2018で1h bundleが提唱され、病着1時間以内の抗菌薬投与が叫ばれました。
しかし初期蘇生をしないで投与をされてしまう症例も散見され、不適切な広域抗菌薬投与に繋がりました。
きちんとした初期蘇生の後にノルアドレナリンを必要とする敗血症性ショックであれば、広域抗菌薬を投与するのは異論が無いと思います。
ただ意外と循環血漿量減少性ショックの要素が強かったのに、いきなり抗菌薬を入れてしまう症例が多発してしまいました。
本来なら落ち着いて蘇生してきちんと臓器特異的症状を確認して、グラム染色をしてから適切な抗菌薬を選択すべきでしょう。
あるいは初期蘇生に反応する患者の中にはウイルス感染症で抗菌薬不要な場合すらあります。
そのためこの「直ちに投与」というのは厳密には誤りになるので、きちんと現場の後輩たちに背景まで含めて説明していこうと思います。
可及的速やかな感染巣対策、感染巣コントロールや追加投与薬剤としてのバソプレシンやヒドロコルチゾンも大事な記載ですね。
③ICUにおける急性期介入
ここでは血糖管理、抗菌薬、DIC、患者家族中心のケア、リハビリが入っています。
正直にいうとあまり内容がなく、基本的なことが中心です。
DICのところだけスペースが大きく「必要に応じて」治療という意味深な記載になっていますね。
これはアンチトロンビンとトロンボモジュリンの推奨度が上がってしまったことに由来すると思います。
個人的には費用対効果に合わない治療なので使おうと思いませんが、ガイドラインで立ち位置を上げられてきているので注視していく必要がありそうです。
さていかがだったでしょうか。
バンドルとは功罪で不用意には作らない方が良いと思います。
あれば診療の質を最低限まで押し上げることが出来ます。
しかし一方で「それしか見ない」医者を増やしてしまい、背景にある理由や経緯を知らなくなってしまいます。
言葉は悪いですが「医者をバカにする」ツールです。
最も現場診療の質を担保する意味では大事なので、必要ある範囲で活用すべきでしょう。
今回に関しては、評価が分かれるのではないでしょうか。
やはりICU介入は内容が薄いですし、バンドルにする意義が乏しく感じます。
むしろ初期治療までを手厚くすべきではないでしょうか。
ということで、自分が自施設の部下に見せるなら、という仮定で改編してみました。
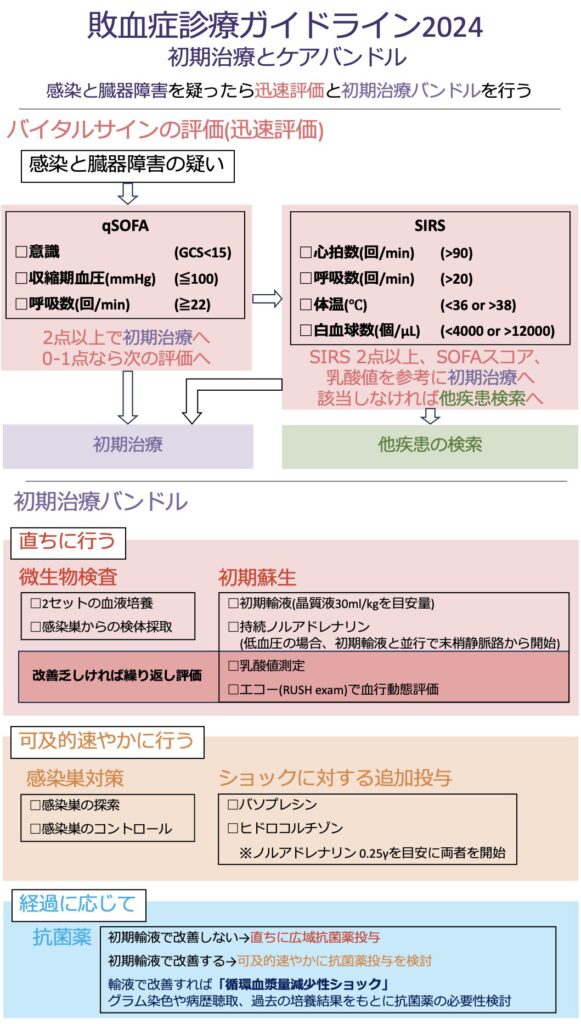
ポイントは以下です。
・迅速評価
qSOFA+SIRSをまとめない方が本質的なので、フローとして段階的に記載。
・抗菌薬投与
「直ちに投与」は昔の話。
初期蘇生への反応を評価してから。
特に当院はとりあえずMEPM多いので()、啓蒙したい。
・初期輸液
昨今の輸液制限を誤解して、晶質液投与が不十分になる症例も。
あえて30ml/kgと追記。
・エコー
心エコーでも良いが、当院の若手は慣れているのでRUSHで汎用性高く記載。
・ICU管理
当院では出来ていることばかりなので削除。
さて、いかがでしょうか。
ぜひご意見あれば教えてください。
本日はこの辺で、ではでは。



コメント