壊死性軟部組織感染症(Necrotizing Soft Tissue Infections:NSTI)について
今回はNSTIについてお話していきます
NSTIとは
NSTIは表皮から深部組織にかけての広範な組織破壊を引き起こす致死的な感染症です
以前は壊死性筋膜炎(よくエシキンなんて言ってました)と呼ばれていましたが、現在は原因が筋膜に限られないためNSTIと呼称するのが一般的です
外傷や軽微な組織損傷が体表にある場合(エントリー)と無い場合のいずれも発症がありえます

Chest. 1996 Jul;110(1):219-29.
N Engl J Med 2018;378(10):971.
分類
起因菌により4つに分類されます
Type1:複数菌(特に嫌気性菌)による感染、糖尿病などの免疫不全が背景にあると起こりやすい
Type2:単一菌、特に多いのがA群溶連菌によるもので健常者にも起こり死亡率が高い
Type3:海水のグラム陰性桿菌(Vibrio spp)によるものでアジアでは多い
Type4:非常に稀だが外傷や熱傷に続発し、カンジダ属などの真菌感染が原因となる
Type2は「人喰いバクテリア」なんて言われるものですね
Type3も本邦での報告が散見されています
以前、海で怪我した創部を海水で洗って来た症例でビブリオ検出され、かなり痛い目にあいました
本当に怖い微生物ですので、病歴聴取は大事ですね
診断
有名なCPRとしてLRINEC scoreがあります
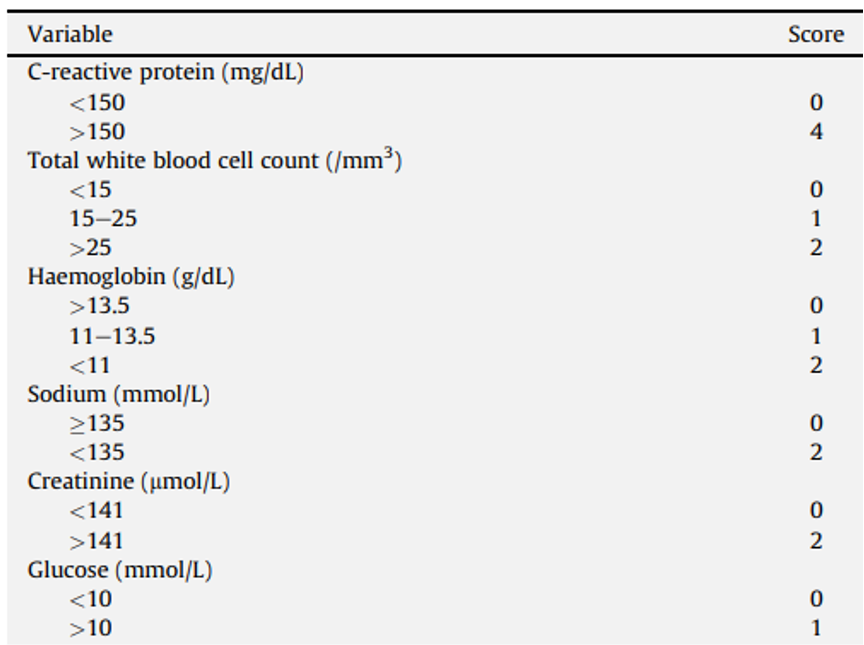
Ann Surg. 2019 Jan;269(1):58-65.
6点以上をカットオフとすると感度68.2%、特異度84.8%と報告されました
さらにmodified LRINEC scoreなんてものもあり、乳酸や肝疾患なども項目に含んでいます
とても有用なスコアに見えますが、カラクリがあります
実はこのCPRは後ろ向き研究の結果作られたもので、サンプルサイズもNSTIは100人程度
その中で差がついた項目を拾ってきているだけで、前向きには検討されていません
何より血液検査は感染して時間が経ってからでないと上がりません、てか上がらない事もあります
みるみる進行していくNSTIを血液検査は正常だから泳がせておく、なんて絶対にあってはいけませんね
なので現在はこちらのCPRの使用意義はゼロだと思って構わないでしょう
診断は局所の臨床所見に尽きます
皮疹が水疱形成していたり握雪感があったり、皮疹の範囲以上に不相応に痛がっていたり、数分単位で皮疹が広がっている場合は赤信号です
その時点で試験切開を行い、組織が疎になっていないか確認しましょう
結合織が障害されていると緩くなり指がどんどん入っていき、これをFinger test陽性と表現します
またその際に出てくる滲出液に膿がなく、サラサラした漿液性であるのも特徴とされます
機序は好中球消費により膿性化できず、dish-waterと呼ばれる汚れた水が出てくるようです
画像検査については必須ではありません
確かにCTやエコーで筋膜に明らかなairや肥厚を認めることもあり、もはや「これだけでNSTI!」といえることもあります
しかしそれはオマケであり、画像所見で何も無いことが多いです
基本は試験切開でついでに深部組織からの培養もとってくるのが良いですね
むしろIDSAには「Unnecessary delay because of ancillary procedures such as CT scans or MRI should be avoided.」とあります
Infect Dis Clin North Am. 2017 Sep;31(3):497-511.
余計な事してないで早く治療始めろ、って事ですね
治療
以下に列挙していきます
①抗菌薬1)Empiric therapy
MEPM or PIPC/TAZ+VCM+CLDM
開始時には広域で問題ありません
2)起因菌確定
連鎖球菌:PCG+CLDM
S.aureus:VCM or CEZ
Aeromonas hydrophilia:DOXY+CTRXorCPFX
Vibrio vulnificus:DOXY+CTRX
Clinical Infectious Diseases, Volume 60, Issue 9, 1 May 2015
初期治療の変更点としては、病歴次第で海洋汚染があればビブリオカバーを追加する程度でしょうか
②Source control感染症診療の基本でもありますが、特にNSTIでは抗菌薬および支持療法のみだと死亡率は100%とする報告もあります
ポイントはデブリの範囲が出血しない組織は壊死組織なので、そこを超えるまで広くすると言われています
③高圧酸素療法機序としては創部の酸素供給が低下すると白血球の作用が低下するため、その補助目的に行なわれるようです
しかしコクランレビューでも有用性は示されておらず、強い根拠は無いのが実情です
Cochrane Database Syst Rev. 2015 Jan 15;1(1)
IDSAでは「The value of adjunctive HBO treatment for gas gangrene is controversial.
HBO is advocated on the basis of laboratory studies showing that it suppressed log-phase growth of C. perfringens, but not the more aerotolerant C. septicum.」とあります
一部の菌を抑制することは実験レベルで示されたけど、生体でどうかは不明です
動物レベルでも効果はほとんど無いことが示されており、気胸などの合併症も起こりえるので行う際には十分考慮した上でとのことでした
④IVIgIVIgによりNSTI患者の死亡率や入院期間は変わらなかったと報告されています
Clin Infect Dis. 2017 Apr 1;64(7):877-885.
しかしStreptococcal Toxic Shock Syndrome (STSS)患者ではIVIg群で有意に死亡率改善したという報告があり、連鎖球菌による皮膚軟部組織感染の場合には投与が検討されます
Clin Infect Dis. 2003 Aug 1;37(3):333-40.
Clin Infect Dis. 2014 Sep 15;59(6):851-7.
なお敗血症という観点では少なくともIgM正常の敗血症であれば、投与により死亡率は高くなったようです
Int J Mol Sci. 2020 Aug 3;21(15):5543.
SSCG2021でも投与しない事を弱く推奨しています
Crit Care Med. 2021 Nov 1;49(11):e1063-e1143.
こちらも明確な根拠は無いのが実際ですね
まとめ
まとめるとまずは疑って早期にNSTIの可能性を考える事が大切です
見た目の皮疹は派手ではないが、痛みが強かったりするときは特に注意が必要です
疑ったら不必要な画像検査は行わずに早期に試験切開を行います
その後は適切な抗菌薬と十分なデブリしか根拠のある治療はなさそうです
つまり感染症診療の3本柱
・resuscitation
・antibiotics
・source control
に努めるということで、基本に忠実です
ただ連鎖球菌感染の場合にはIVIgの位置付けがあがってきているようなので、そちらは今後の知見次第で変更があるかもしれません
以上、是非日常診療の参考にしてみてください
ではでは



コメント