では前回に引き続き、呼吸器離脱について話していこうと思います。
前回はSBTをクリアしたところまで説明しました。ではクリア=抜管になるのでしょうか?

結論から言えば、抜管にはなりません。なぜなら挿管した理由によるからです。
挿管適応の中には、SBTクリアしてしまうものも多くあります。例えば喉頭蓋炎なんて最たる例で、挿管直後にはSBTクリアしています。
ただ原因が解除されるまでは、抜管をしないのが通常ですね。
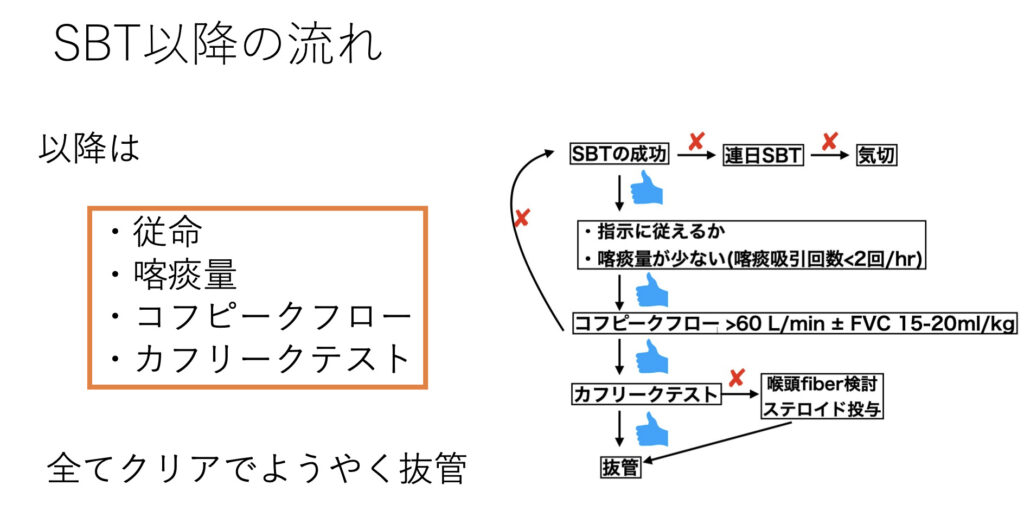
SBT以降の流れとしては従命、喀痰量、コフピークフロー、カフリークテストなどが重要な評価項目になります。
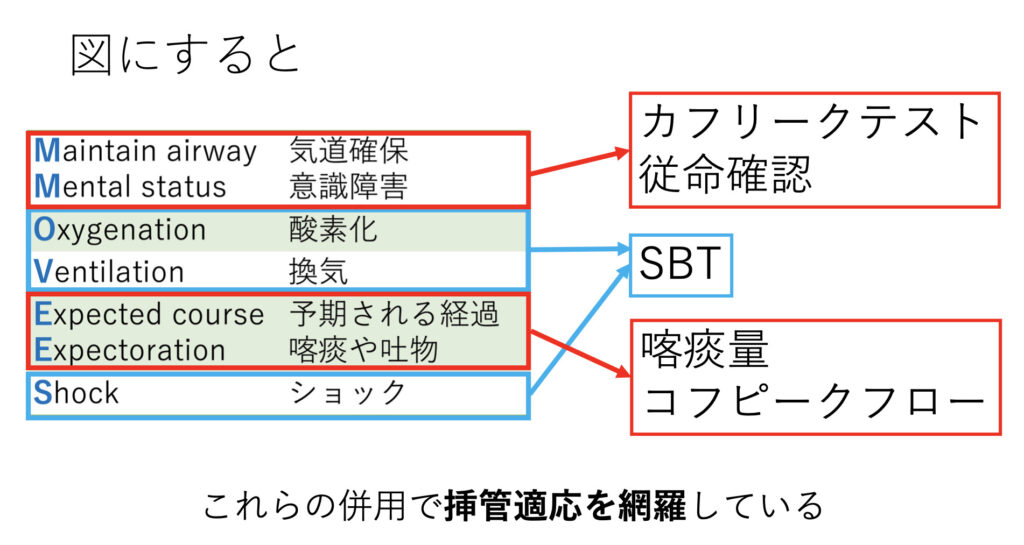
改めて挿管適応とそれに対応する評価項目を図示すると、このようになります。
従命確認は厳密にはSATで済ませているはずですが、SBT以外の項目という意味で再喝しています。
なぜ挿管に至ったのかを考え、それに対応する評価指標でクリアしているかを確認する。合わせてSAT/SBTは行っておく、というのが通常かと思います。

では評価の方法についてです。
カフリークテストって、カフ抜いて音がすればそれで良いのでしょうか。
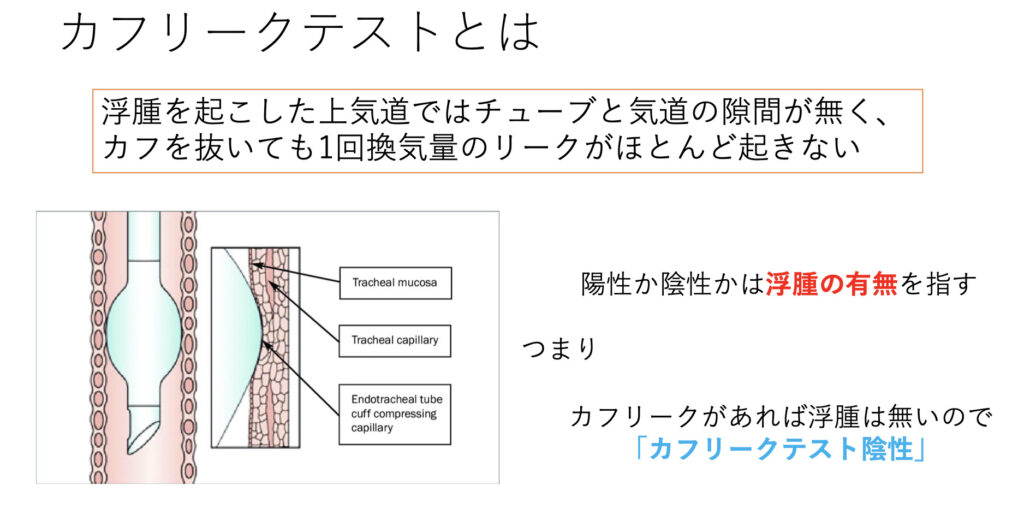
カフリークテストとは上気道で浮腫があるため、カフを抜いてもほとんどリークが起こらないことを評価するものです。
つまり上気道浮腫を見る検査なので、浮腫があればカフリーク陽性になります。

カフリークの方法は十分に吸痰した後に、VCVとして1回換気量を固定します。そしてカフを抜き、連続6回の呼気量の中で少なかった3回の平均値を出します。この平均値と設定値の差が110ml以上あるいは換気量が24%以上減少していれば問題なし。

ではカフリークテスト陽性(喉頭浮腫あり)なら、もう抜管は諦めるべきでしょうか?

まずはリスク因子の評価を行います。このリスク因子が低ければ、抜管も可能です。
厳密に言えば、リスクが低い症例ではカフリークテストの結果を問わずアクションが変わらない(どうせ抜管する)ので、そもそも検査する意義がありませんね。
アクションが変わることで検査を行うべきであり、結局やることが変わらないならば不必要な処置介入なので行わない方が良いでしょう。

そしてリスクが高くカフリークテストも陽性の場合には、抜管前にメチルプレドニゾロン 20-40mgを抜管12-24時間前から4-6時間おきに投与します。
また声門上デバイスなどの併用を考えるとありますが、仮に喉頭浮腫ならば声門上デバイスは無効なので気休め程度という感じでしょうか。

これらの内容がATS/ACCPガイドラインにまとまって記載されています。

ではカフリークテストが陰性なら、安心なのでしょうか?
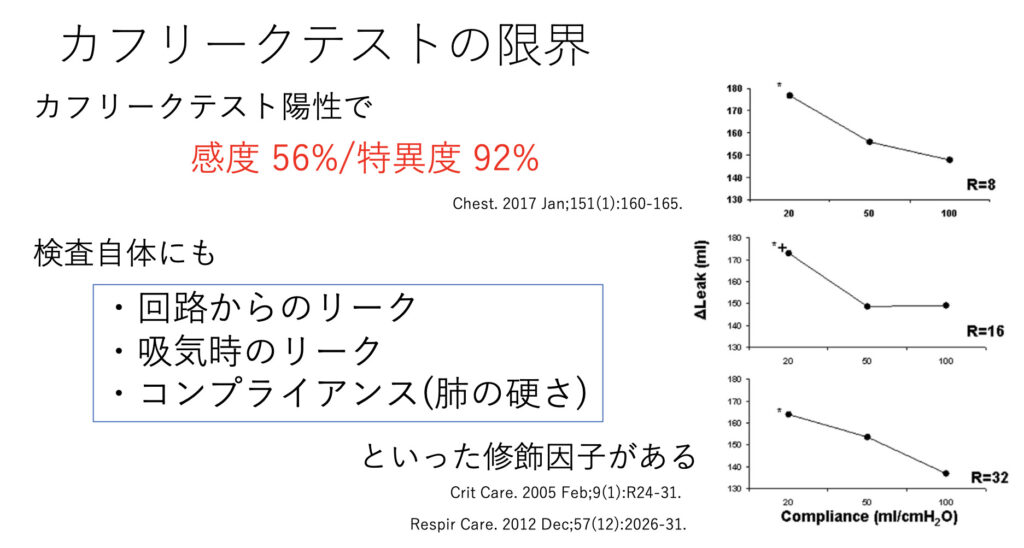
実はカフリークテストは極めて制限の多い検査です。初回は吸気の終わりにカフを抜くので、吸気時のリークは最小限に出来ますが、以降はガバガバになります。そもそも入ってないのに、リーク量が一定量ある訳がありませんね。
そしてそれを後押しするのがコンプライアンスが低く肺が硬い場合で、図のように肺が良い時と比べて大きくリークしてしまうことが分かります。
硬くて入りにくければ、当然リークする方向に流れますからね。
そのため特異度は高くカフリークあれば相応の喉頭浮腫は予想されますが、無いからといって否定できるものではありません。
自分も以前、6.5mmチューブが長期留置された女性でカフリーク陽性という喉頭浮腫バリバリの症例を経験しましたが、普通に抜管しました。
その症例は問題なく経過し、その後自宅退院されています。
当たり前ですがカフリーク陽性だろうとチューブ分は確保されているので、そこが潰されなければ気道は最低限は保てるということですね。
続いてピークフローについてです。
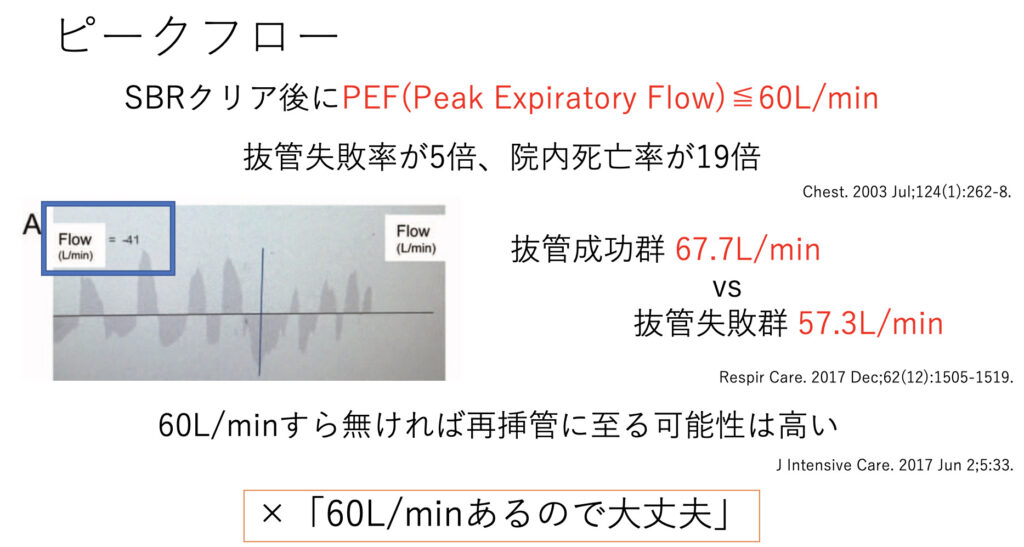
ピークフローとは咳嗽力をみる指標の一つです。大事なのはこちらから指示をして咳嗽をしてもらい、その最大Flowを計測することです。
気管内吸引を入れた刺激でのフローは当てになりませんので気を付けましょう。
またこの指標は60L/min以下で有意に再挿管リスクが上がった、というものであり、60L/minを超えているから大丈夫というわけではありません。
とは言うものの、意外とこの指標はクリアしてなくても抜管できる症例を経験します。
それは痰の量だったり、あとは薬剤(特にフェンタニル)の影響が大きいからです。鎮痛は切れませんが、やはりフェンタニルでも少し傾眠になることはありますので。

続いて、いざ抜いた後にバックアップでNPPVやNHFCを使うかどうかです。

高リスク患者においては、予防的NIVの推奨があります。特にPEEPが効いていそうな症例では、付けてよかったと感じることもままあります。
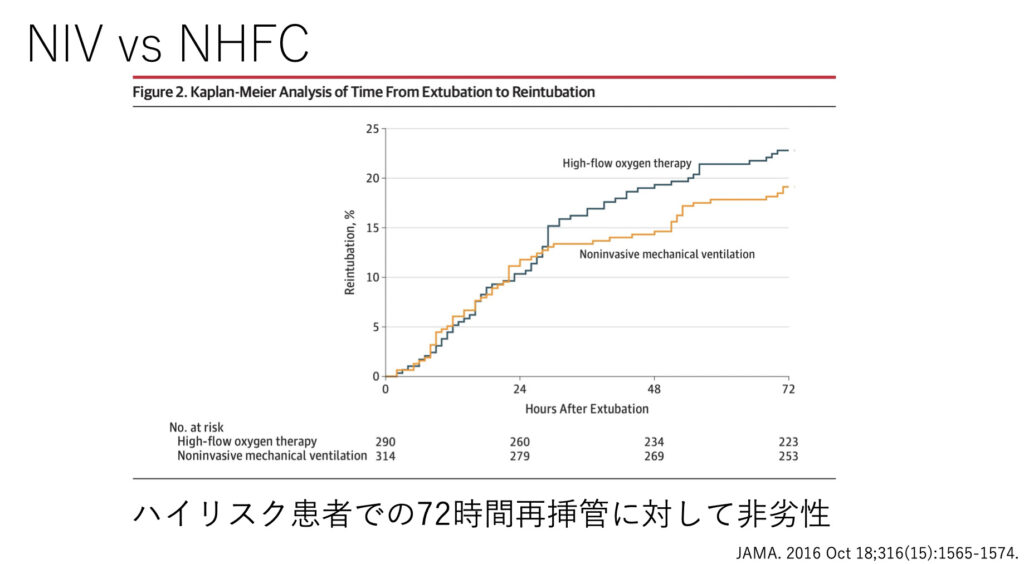
大きなRCTにおいて、両者はハイリスク患者に対して72時間再挿管が非劣性だったという報告もされています。
あとは通常SBTではPEEP 5の設定にしますが、それすらも効いている症例があるのでは?という意見もあります。
上で示した体型の場合には胸壁コンプライアンス分を考えて、SBTのPEEPは高めにすれば良いと思います。
一方で超低心機能での心不全など、挿管チューブのキャンセル分という意図のPEEP 5ですら副次的に効いている可能性がある場合が悩ましいです。

その場合には、厳しくしたSBTを行う場合があります。その中にはPEEP 0とする(通称ZEEP)ものもあり、ZEEPがクリアしていれば問題なく抜管できていると報告されています。
しかしこの問題としては、SBTとして厳しすぎるというところです。
結局、本当に抜管できないのか、単に厳し過ぎてクリアできないのかが分かりません。

なので通常のSBTはクリアしているけど、厳しめSBTは失敗した時にどうするか悩ましいです。
個人的には通常のSBTをクリアしているなら、原則としては抜管かと思います。その上で抜管後の管理の指標とするため、ZEEPを試してみてどれだけ呼吸と循環に影響を出るのか確認する、という意図なら試しても良いと思います。
先述した通りアクションが変わらない介入は行うべきではありませんので、本来ZEEPはどのみち抜管になりますから不要です。
ただ特に低心機能の症例では見る意義あるかなあ、というところでたまに見ています。
むやみに行う手技ではありませんね。
と言うことで、いかがだったでしょうか。
少し雑多にはなりましたが、呼吸器離脱の時に考えるべきポイントをまとめましたので、ぜひご活用ください。
ではでは。



コメント