今回はJAMAから出ている間質性肺疾患(Interstitial Lung Disease:ILD)のレビュー論文についてまとめていこうと思います。
たまに激烈な低酸素血症で運ばれてきて、治療方針に悩む厄介な疾患ですね。
Interstitial Lung Disease: A Review
Toby M Maher
JAMA. 2024 May 21;331(19):1655-1665.
PMID: 38648021
—————————————————————
総論
ILDは肺間質における炎症や繊維化をきたす疾患の総称である。
30-40%のILD患者で進行性に繊維化が進み、呼吸不全をきたし死に至る。
アメリカでは65万人がILDとされ、19.8万人が特発性肺線維症(Idiopathic Pulmonary Fibrosis:IPF)で、そのうち2.6万人が毎年死亡している。
分類
ILDは原因により結合織疾患関連ILD、過敏性肺臓炎、薬剤性ILD、感染後ILD、特発性間質性肺炎に分類される。
これらは似通った臨床症状を示すが、病理所見と予後により区別される(Fig1)。
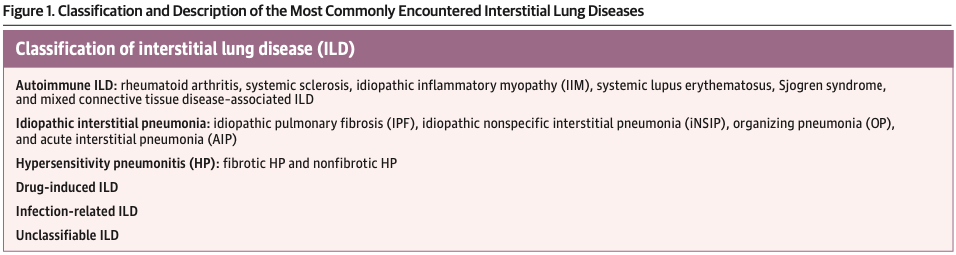
最も一般的なILDはIPF(30%以上)、結合織疾患関連ILD(25%)、過敏性肺臓炎(15%)とされる。
ILDごとに違う病理像を示すが、全ての疾患で非可逆性の肺障害をきたす可能性がある。
一旦発症すると、ILDが治療されても肺繊維化が進行する場合もあるかもしれない。
疫学
ILDは80-84歳で最も多いが、診断される中央値は67-72歳である。
IPFの頻度は10万人あたり3-9人であるが、ILDの中では特に男性においてより一般的である。
過敏性肺臓炎は吸入した抗原により発症し、男女比はほぼ同じである。
結合織疾患関連ILDは背景疾患により頻度が異なる。
全身性強皮症では80%がILDをきたす。
炎症性筋障害の場合には36-45%でILDきたすが、一部の自己抗体陽性の場合には80%となる。
他はMCTDで52-67%、シェーグレン症候群で11-27%、関節リウマチで1.5-5%、SLEで1-2%の合併率と言われる。
呼吸苦が数日から数週間で進行している際には、肺繊維化の急性増悪を疑う。
これらの患者ではCTで広くすりガラス影が見られ、急性の肺障害やびまん性肺胞障害を反映している。
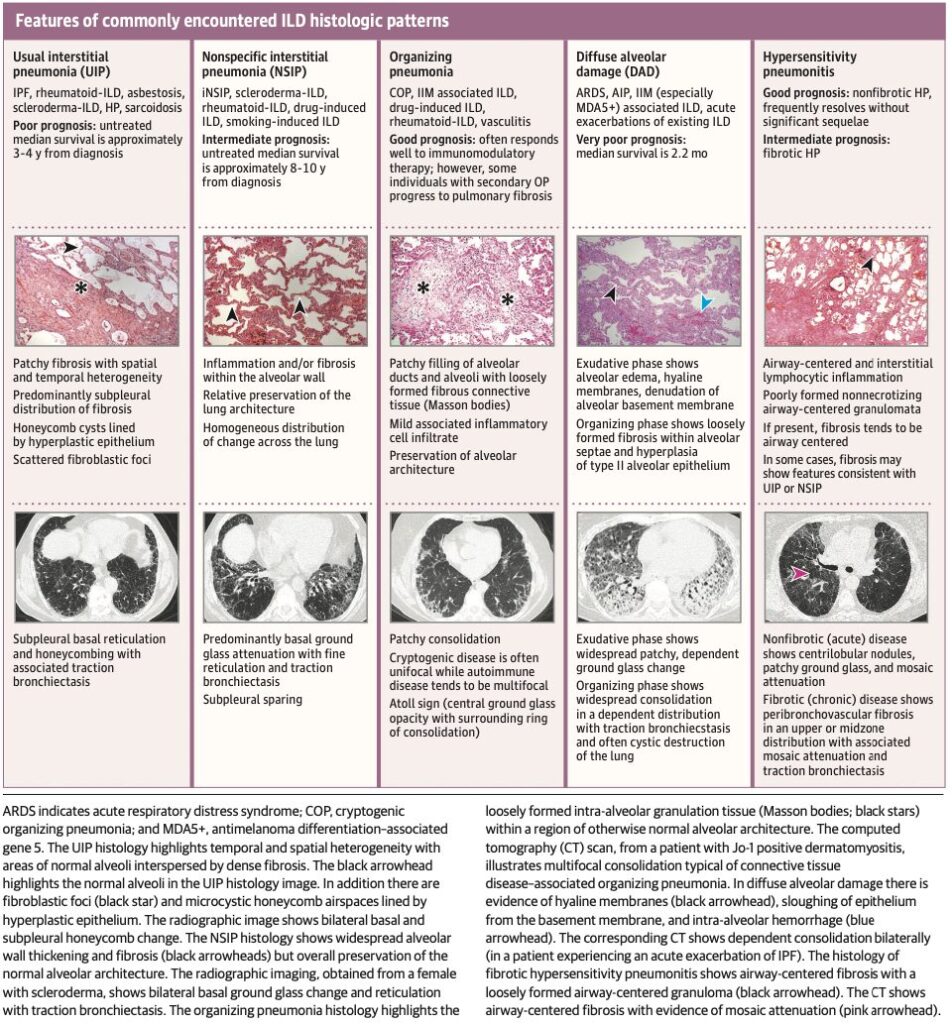
急性増悪を起こしたIPFは極めて予後不良であり、生存期間の中央値はわずか2.2ヶ月とされる。
臨床症状
呼吸苦がILDの典型的な初期症状である。
ILDが進行するにつれ、運動耐容能の低下をきたす。
進行すると安静時の低酸素血症も一般的である。
また30-50%のIPF患者は咳嗽によりQOLを損なうとされる。
そして食欲不振や倦怠感、体重減少をきたすこともあり、意図しない体重減少は生命予後不良に繋がる。
診断
肺繊維化のある患者の7-42%でばち指が見られた。
聴診するとIPFで93%、非IPFで73%において肺底部より乾性ラ音が聴取された。
活動性の関節炎のような結合織疾患のサインは、皮膚の厚み(機械工の手)、ゴットロン兆候などがあるかもしれない。
CTに比較して胸部レントゲンはILDの診断について、感度63%、特異度93%である。
血清学的な自己抗体(抗核抗体、筋炎パネル、抗好中球細胞質抗体、リウマトイド抗体など)や特異的IgG抗体などは診断に役立つ場合がある。
胸部CTは感度91%、特異度71%でILDの診断に使うことができる。
CT所見もILDの分類に役立つが、オーバーラップしていることもある。
CT所見としてはusual interstitial pneumonia, nonspecific interstitial pneumonia, organizing pneumonia, and diffuse alveolar damageの4つが最も有名である。
この診断アプローチ(Fig2)はCT所見だけでなく病歴や身体所見の重要性も示している。
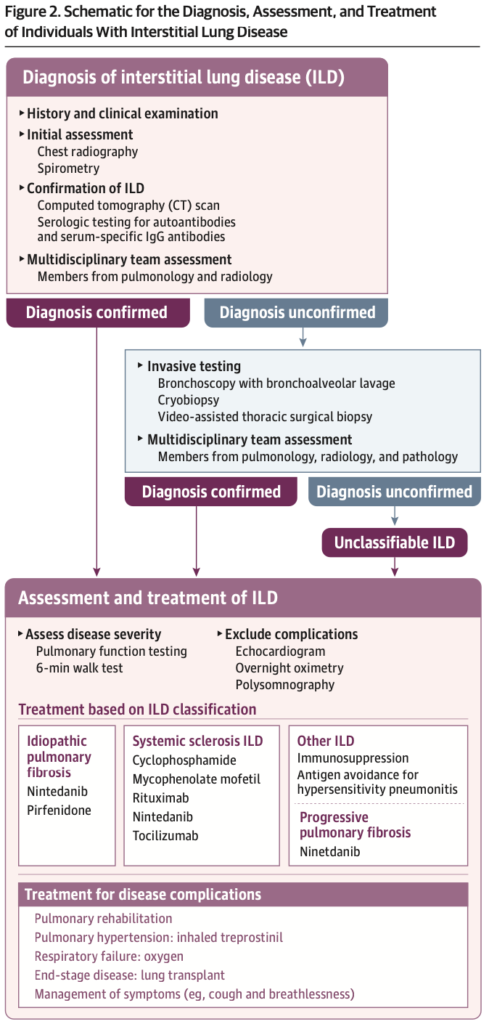
一方で肺生検がより正確なILD診断とされていたが、最近ではCTの向上に伴い胸部CTが第一選択に置き換わっている。
外科的肺生検は1-2%の死亡率である。
今ではILD患者で肺生検が行われるのは10%未満である。
最近では気管支鏡での生検は低侵襲にも関わらず精度が変わらないため、外科的な生検(VATS)より好まれる。
治療
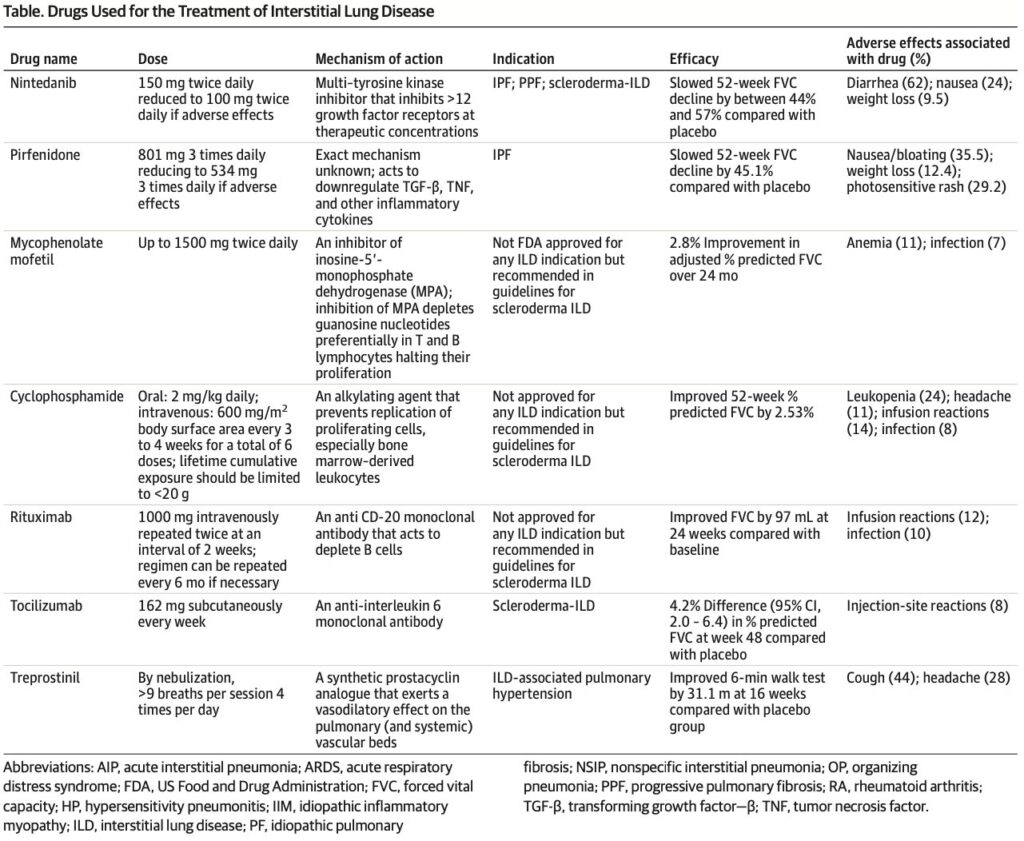
①抗繊維化治療
ピルフェニドン(ピレスパ®︎)は内服の抗繊維化薬である。
ASCEND試験においてプラセボと比較しIPF患者における機能的残気量の減少を減らした。
RELIEF試験においても、進行性の肺繊維化がある患者に対して同様の結果であった。
ニンテダニブ(オフェブ®︎)は経口のチロシンキナーゼ阻害薬である。
INPULSIS-1とINPULSIS-2試験において、プラセボと比較し機能的残気量の減少を著明に減らした。
②免疫抑制療法
FaSScinate研究の結果を受けて、トシリズマブが強皮症関連のILDに対して治療薬として使われるようになった。
トシリズマブはFocuSSced試験でも機能的残気量の減少を抑える結果を出した。
またシクロフォスファミドも同様の結果を出している。
日本で行われたDESIRES試験ではリツキシマブが機能的残気量の減少を抑える結果を出した。
一方で、Nアセチルシステイン単独とNアセチルシステインにプレドニン、アザチオプリンを併用して比較したPANTHER試験では有害事象により死亡率が高くなったため早期中止になった。
これにより免疫抑制をかけることの危険性という側面が示された。
ガイドライン推奨
アメリカ、ヨーロッパ、日本、ラテンアメリカのガイドラインで、IPFに対してはニンテタニブかピルフェニドンを強く推奨している。
一方でアザチオプリンや高容量のステロイドは強く投与しないことを推奨している。
予後
IPFの生存中央値は3-3.5年間である。
臨床研究から見るに機能的残気量が減っている症例ほど、より死亡の可能性が高くなっている。
—————————————————————
いかがだったでしょうか。
分かったことは治療として確立しているものはIPFに対する抗繊維化薬ですが、IPFは際立って予後が悪いことで知られています。
実臨床ではいかにIPFらしさがあるか(CT所見は大事になりそうですね)を考えつつ、身体所見で膠原病らしさ、病歴で薬剤や過敏性肺臓炎らしさなどを突き詰めていくことになりそうです。
その上でダメなら人工呼吸器など導入するしかありませんが、IPFの可能性がある場合には予後厳しいこと分かっているので悩ましいですね。
今回の文献は詳しく書かれていて勉強になりましたが、なかなか自分のプラクティスを大きく変えるようなものではありませんでした。
選り好みせず、こういったものも読み込んでいこうと思います。
本日はこの辺で、ではでは。


コメント