今回はコメディカル向けにお話した緊急ACPについての内容を記事にしようと思います。
以前にICUでの終末期ケアという記事を書きましたが、こちらにも通ずる内容ですのでよければご覧ください。
Advance Care Planningって?
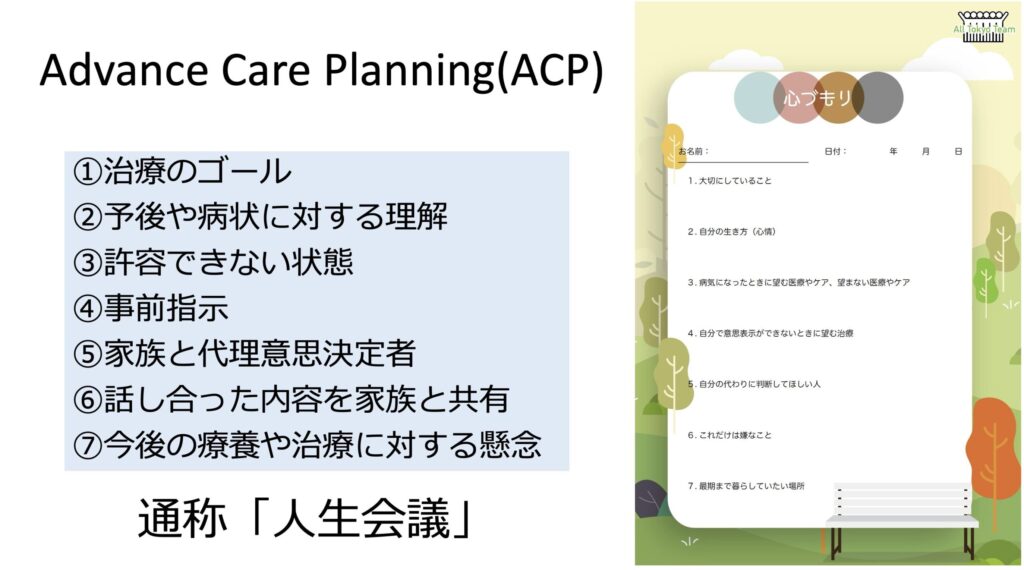
Advance Care Planning(ACP)とは厚労省が「人生会議」と呼称する、病気に対してどのような理解や価値観を持っているかを共有し治療に対する方針を事前に考えておくことを言います。
非常に重要な概念ではあるのですが、これは本来は経過のわかっている病気(悪性腫瘍や心不全など)が良い適応です。
これからゆっくり下り坂を迎える中で、どのように過ごしていきたいかを自分の大切な人たちと話し合うことになります。
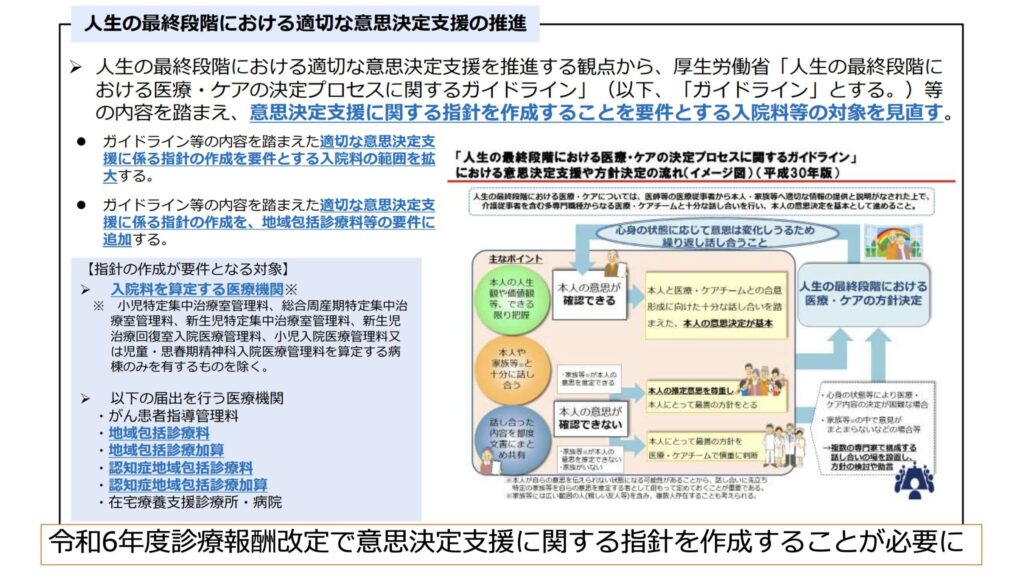
一方で国は急性期病院の入院に対しても「意思決定支援に関する指針を作成することを要件」とすることを令和6年度に発表しました。
確かにACPを含む意思決定を支援することは非常に重要ですが、急性期の意思決定はとても難しくいいことばかりではないという面もあるのが難しいところです。
どのような経過を辿るか分からない(よくなるのか悪くなるのか、治療してみないと分からない)ことや、突然の病気であり患者の意向が大きく変わりうることが注意点です。
特に後者が大事で話しているうちに生きがいや治療意欲が湧いてきたのに、当初の定めた意思表示を「免罪符」のようにされ治療制限されてしまうことが起きています。
これは由々しき事態であり、本質を考えた対応が必要でしょう。
緊急ACPの進め方は?

こちらが自分の我流ですが進め方になります。

まずは当たり前ですが、第一印象を大事にする挨拶と関係性の確認です。
いろんな家族と話していると覚えられなくなるので、毎回お決まりの空気で家族の続柄を喋ってもらうようにしています。
初回できちんと時間を取ると、以降の経過についてあまりトラブルになることはないと思っています。
最初に信頼関係を作ることができるかどうかが全てでしょう。

続いて今までどのような説明を受けたか、あるいはどのような状況理解をしているかを話してもらいます。
これにより相手の理解度やキャラクターなどを把握しつつ、相手に喋ってもらうことでこの議論に参加してもらう実感を持ってもらいます。

そしてここからは医療の話の前に「本人の生活」を聞きます。
具体的には
・初めてお会いするので、人となりや大事にしているものを教えてください。
・その人の価値観によって治療方針は変わると思うので、とてもここを知りたく思っています。
といった内容を伝えます。
多くはここの話で家族の顔が少し和らぎ、普段の暮らしについてよく話してくれます。
特に家族構成と生きがいについては掘り下げて聞くようにしています。

続いてこれも大事ですが、許容できない状態を確認します。
はじめに治療制限と思われると困るので「本人の意向に沿わない行為をしていないか心配、不安だ」と伝えます。
こちらが「心配、不安」という気持ちを伝えると、家族は好意的に話をしてくれることが多いです。
あまり具体的に出てこない時には、医療暴露を掘り下げます。
それでも無い時には前置きをしてから「死ぬより辛いことはありますか?」と聞きます。
これがとても大事なフレーズで、自分は必ず入れています。
だって死ぬより辛いことはしたく無いですよね。
それだったら死ぬほうがマシなはずですから。
この表現は後期研修中に先輩から教わったのですが、素晴らしい言葉なのでいまだに自分も受け売りで愛用しています。

次に代理意思決定者を確認します。
多くは親族ですが、意外とそうでは無い人が本人と一番密接な関係のこともあります。
病院の立場上、なかなか血縁がない人を代理意思決定者にするのは難しいこともありますが、なるべく意向は尊重できるようにしたいといつも苦心しています。

そしてこの情報を踏まえておすすめの治療を「提示」します。
考えてもらうのではなく、こちらで決めて提示するのです。
悩ましい場合には複数出して選んでもらいます。
これを患者家族に丸投げする医師もいますが、それは酷ですね。
また後で話そうと思います。

方針を決めた後には、そこに対してCodeを決めます。
大事なのは「いつでも変更できること」と「経過に応じてこちらから変更を提案する可能性があること」を強調しておくことです。
あくまでもその瞬間の指示でしかありません。
どのようにACPを活用する?

例えばこんな人が入院して、意識がないとします。

家族も熱心ですし、full codeで良いでしょうか。

では患者の状態がこの3パターンだったら、どう思うでしょうか。
急に違和感を抱きませんか?
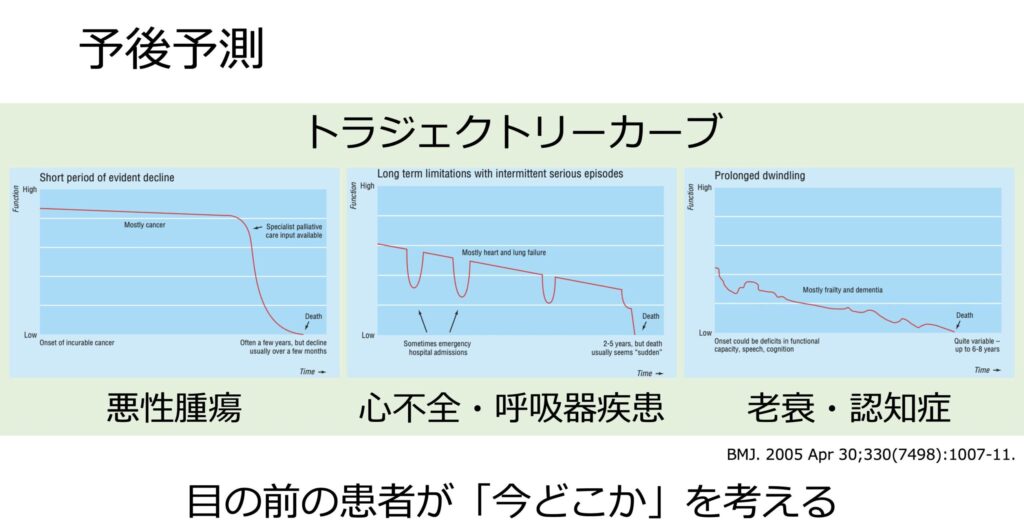
本人の意向も大事ですが、経過や予後を予測することも非常に重要です。

Jonsenの4分割表というものがあります。
これは医学的適応→患者の意向→周囲の状況、の順番で確認し、最後に患者のQOLを上げるためにはどうしたら良いのかを話し合うものです。
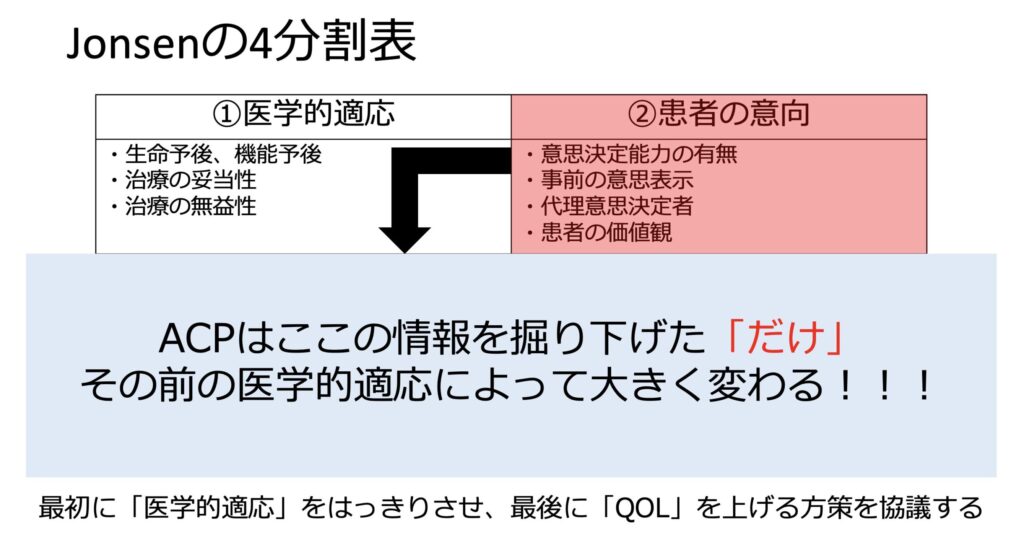
こちらを見ると分かる通り、実はACPというのは右上の要素に過ぎません。
つまり医学的妥当性がありきのACPなのです。
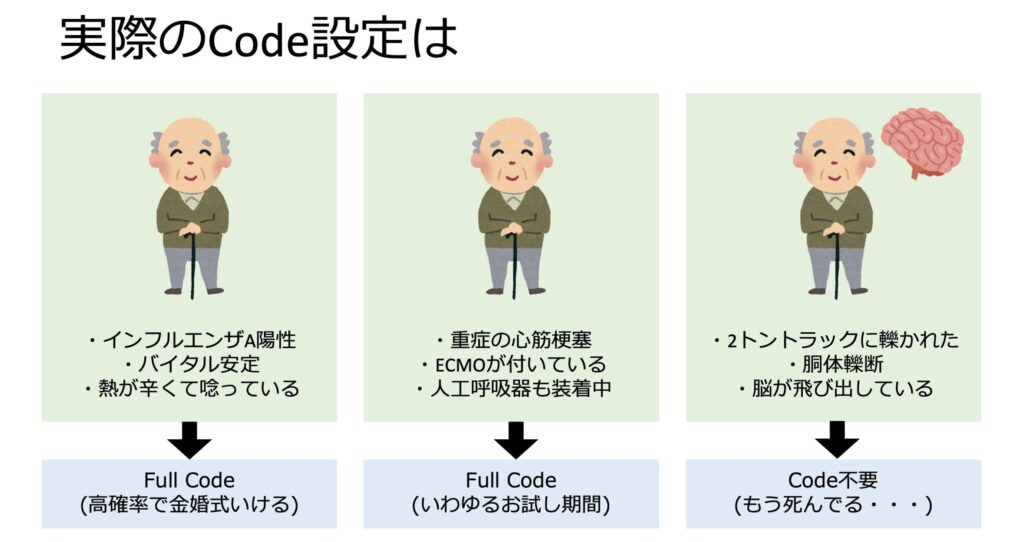
そのためこの3症例であれば、本人がどんなに生きたいと望んでも医学的妥当性がなければ治療行為は適応になりません。
一番右は死んでますからね。
真ん中のような助かるか分からない時には、想定される治療期間は頑張るという方法もあります。
これをTime Limited Trial(TLT)といい、お試し期間なんていう人もいます。
医療者が誘導して良いの?

こういう話をすると怒る人がいます。
パターナリズムだ!ともいう人もいますね。
本当にそうでしょうか。

ではあなたがカレー屋に入って、急にスパイスを聞かれたらどうしますか。
困りますよね。

そうではなく「価値観」や「好み・希望」を伝えることで、おすすめのカレーを出してくれるのが嬉しいですよね。
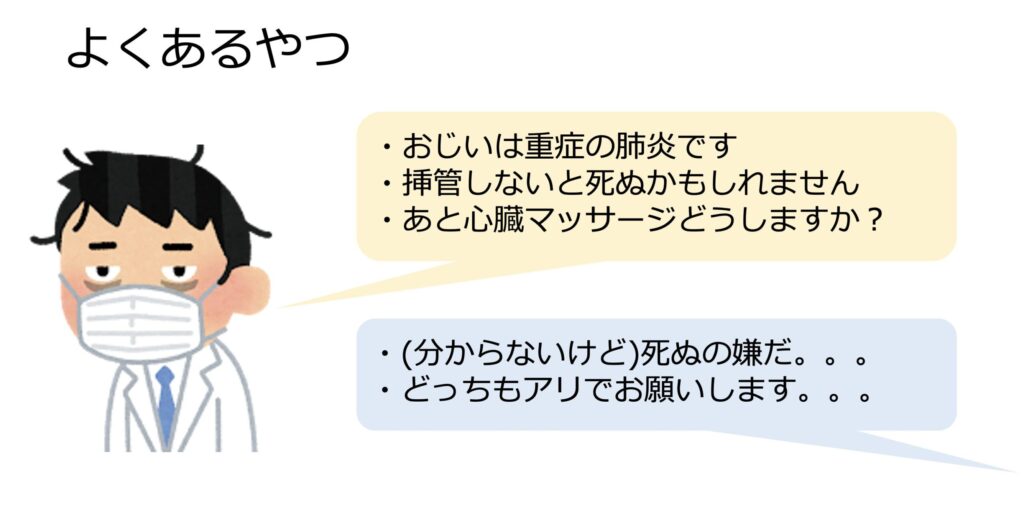
ただ多くの医療現場はこうではありません。
なぜか医療者は無益だと思っているくせに、心肺蘇生について提示します。
家族からしたらまさか「美味しくないスパイス」を提示されているとは思いません。
なので当然答えは「Yes」になります。

これで医療者はなぜか動揺します。
家族も困惑です。
だって「お勧めしないものを提示する」意味がありませんから。

自分であれば状況と緊急ACPを行った後に、方針を提示します。

そして目的があるからこそ治療は頑張れる(Goal oriented therapy)のであって、意味もなく治療を行うのはそれ自体が目的になってしまう(Procedure oriented therapy)であり誤ったものです。
これらを話した上で大事なのは、「代理意思決定者(本人の気持ちが一番分かる人)を”中心に”みんなで、本人だったらなんて答えるか教えてください。」と投げかけることです。
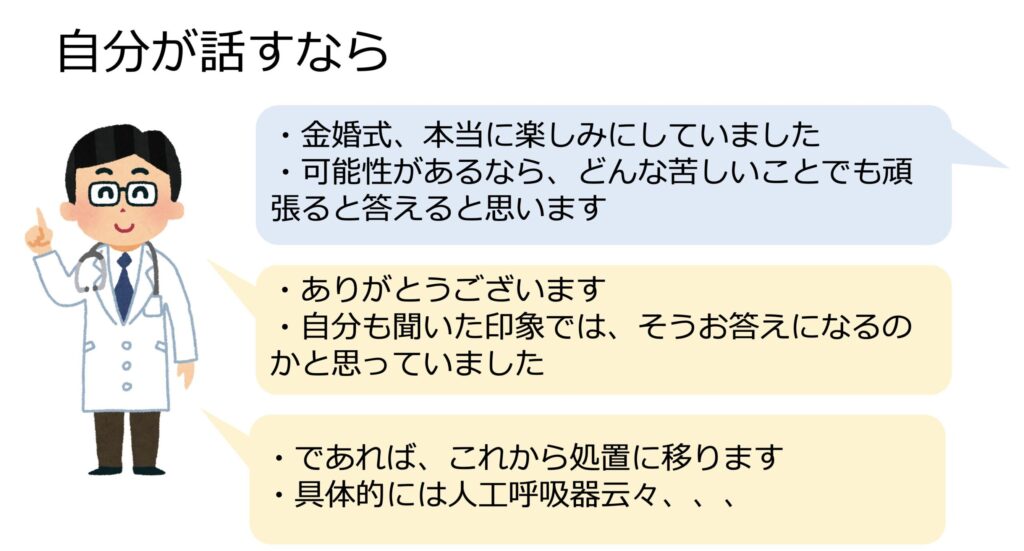
そして家族となんなら自分たち医療者も加わって、一番オススメの方針を決定していきます。

これは食べたいカレーに合わせて、メニューを変えるのと同じことです。
同じ空腹の人でも、渡すカレーは違いますよね。
このような内容をまとめた学会・資格もあります。
よければぜひ参照ください。
またこの考え方を踏まえたカードゲームもあります。
自分も家族とはACPについて話すことができていません。
ですがこのもしバナゲームを使えば、ゲーム形式で話ができます。
実際に手に取りましたが、とても良いものでした。
自分も次の帰省で使ってみようかと考えています。
さていかがだったでしょうか。
今回は看護師向けに作ったものなので、少しフランクにしています。
ご意見ある方はお気軽にコメントください。
本日はこの辺で、ではでは。


コメント