今回はInternational Journal of Emergency Medicineより、ショック患者に対しての対応をまとめたMINUTES bundleについて扱ってみようと思います。
Int J Emerg Med. 2024 Jul 25;17(1):96.
The MINUTES bundle for the initial 30 min management of undifferentiated circulatory shock: an expert opinion
Ahmed Hasanin, Filippo Sanfilippo, Martin W Dünser, et al.
PMID: 39054461
突然のショックは致死的であり、一刻を争う状況である。
しかし時に不慣れな内科医や物資の限られた環境でも対応しなければならない。
そのため明確で速やか、かつ簡単に覚えられるアプローチが医療者のパフォーマンスを高め、ひいては患者予後を改善するだろう。
敗血症性ショックや心原性ショックなどの各々のショックに応じてのガイドラインには、対応は記載されている。
しかし原因を問わないショックについての初期対応についての推奨は限られている(table1)。

今回のレビューでは分類されていない状態でのショックへの初期対応についてまとめていく。
ショックを対応する際には二つの軸が求められる。
それは「ショックの原因を治療すること」と「臓器灌流を改善させること」になる。
特に後者の面で早期の昇圧薬や輸液負荷が推奨されている。
しかし心不全や緊張性気胸などの評価も必要になる。
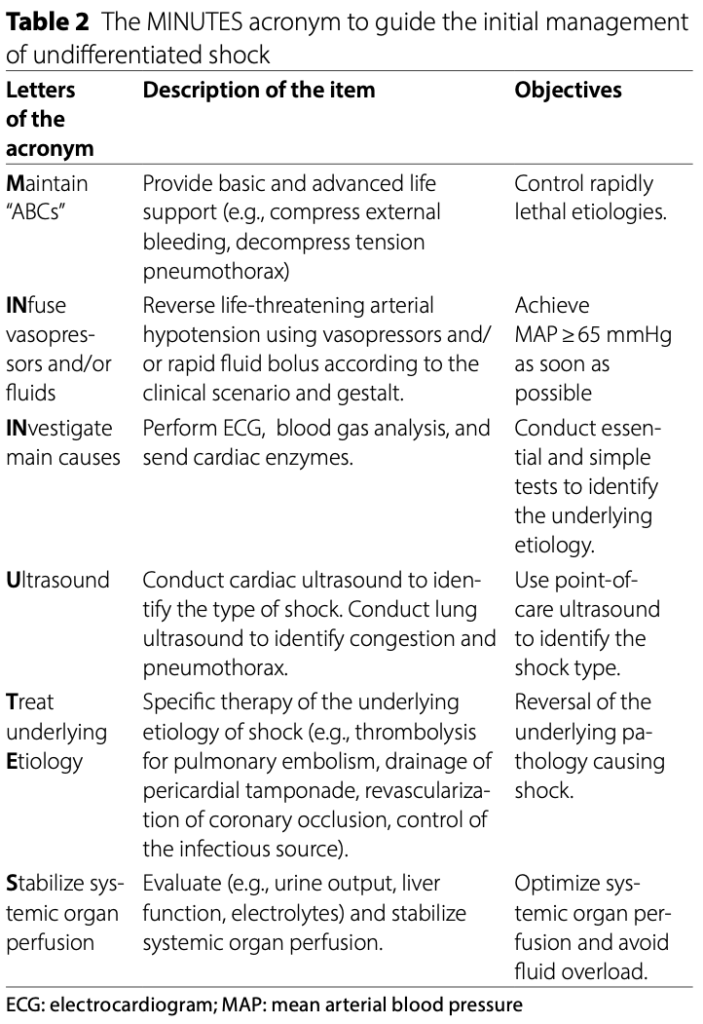
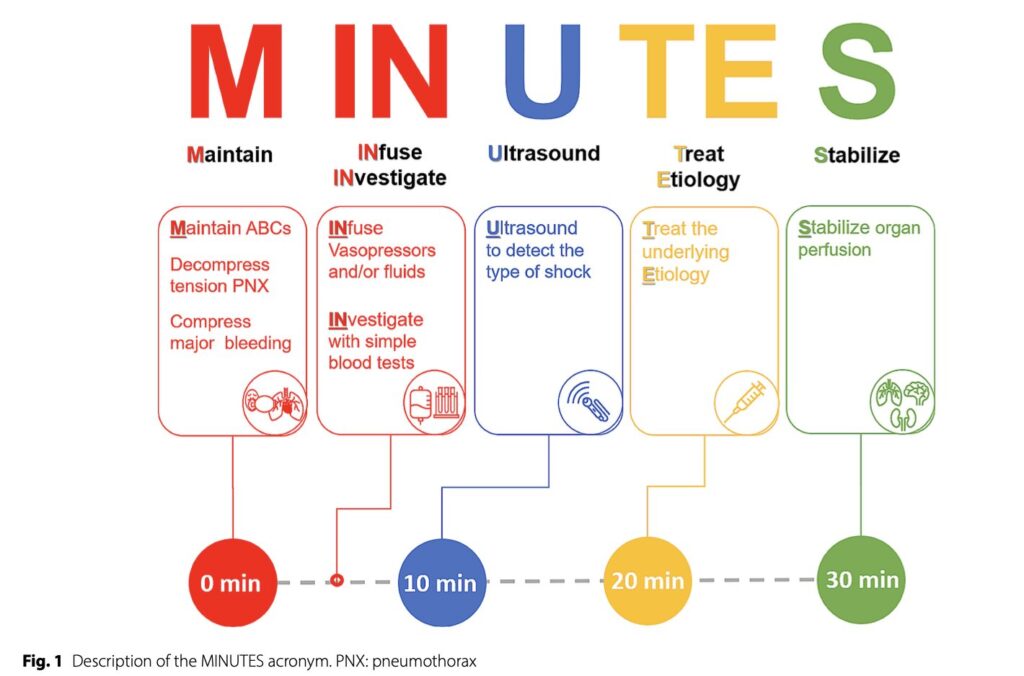
そこで今回ここで扱うFirst-MINUTES bundleだが、これは6つのコンセプトからなる(table2)。
⓪ショックの認知
最も重要なステップはそもそもショックを認知することになる。
よく知られるベッドサイドでの臓器灌流不全兆候は3つの窓と呼ばれる。
それは脳(意識状態)、腎臓(尿量)と皮膚(これが最も重要)からなる。
最近のシステマティックレビューでも、CRTの延長やショックインデックス(脈拍/収縮期血圧)≧0.7〜0.8がショックの臨床的な指標になると報告されている。
若い人では特に血管抵抗を上げることで、灌流不全にも関わらず血圧は保たれていることがある。
このような所見からショックと判断すれば、MINUTES bundleが適応される。
①M:Maintain ABC(minute 0)
まずはABCの維持が全てにおいて重要である。
同様にショックの明らかな原因はすぐに対処すべき(例えば外出血に対する圧迫止血や緊張性気胸に対する脱気)である(table3)。

②IN:INfuse vasopressors+fluids(minutes 0-10)
ABCの評価に次いで臓器灌流を増やすために、すぐに昇圧薬と輸液を投与する。
灌流を保つためには早期に昇圧薬を使うことで、敗血症でも静脈灌流量が増加し組織灌流が改善するとされる。
SSCGでは3時間以内に30ml/kgの輸液負荷が推奨されていたが、こちらも一部の患者には過剰輸液となる可能性がある。
そのため新たな方法としてまず10ml/kgの負荷を行い、個別化戦略を行うことも提案されている。
心原性ショックや閉塞性ショックのように、輸液負荷に慎重になるべき患者もいるためである。
初期の目標としてはMAP≧65mmHgを達成することであり、そのためには末梢静脈から昇圧薬を早期に開始することも大事。
③IN:INvestigate(minutes 0-10)
臓器灌流への介入をしたならば、原因検索も行う。
これにはVBG(静脈血液ガス)が最も有用な検査の一つとなる。
中央検査室の結果は1時間ほどかかるので、特にラクテートやヘモグロビン、血糖の値は診断や直接の治療対象に繋がる。
そして心筋梗塞が否定できなければ早期に心電図も行うべきだろう。
④U:Ultrasound(minutes 10-20)
エコーはショックの血行動態を掴むことや、輸液反応性などの体液評価も行える。
RUSHプロトコールも有名であるが、閉塞性ショックをきたしていないか?収縮不全がないか?弁膜症が無いか?といったことを心臓、肺、IVCなどをみて速やかに判断できる。
⑤TE:Treat the underlying Etiology(minutes 20-30)
もしショックの原因が分かったならば、原因への介入も必要である。
特に肺塞栓とタンポナーデが重要な疾患である。
なおエコーは肺塞栓の診断におけるゴールドスタンダードでは無く否定は出来ないが、ESCによると多くのショックに至る肺塞栓でエコーにて右心負荷所見が見られる。
⑥S:Stabilize(for minutes 30 on)
ここでは臓器灌流を安定させることが目的になる。
安定すればより詳細な超音波検査やCT検査による原因検索も検討される。
乳酸クリアランスは有用だが少し時間がかかるので、CRTの方がより短い時間軸で反応を評価するには適切かもしれない。
いかがだったでしょうか。
正直に言えばショックの診療に慣れている人からすると当たり前の内容ばかりで、目新しいものはないと思います。
ただそれを言語化してくれていることに意義がありますね。
ショックの対応に困る後輩がいる時には、こちらの文献を見せてあげても良いかもしれません。
本日はこの辺で、ではでは。


コメント