今日からは不整脈についてお話していきます
初回の今回は心房細動についてです
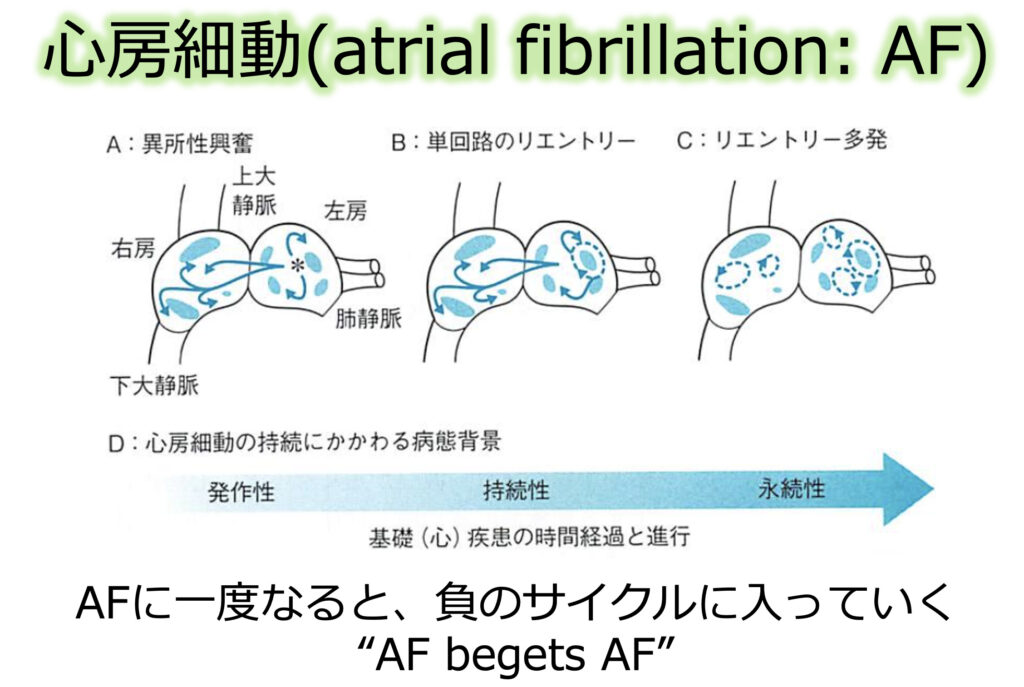
AFをきたす背景には異所性興奮やリエントリー形成など、様々な機序が関係しています
いずれにしても言える事としては、一度AFをきたすとさらにAFを起こしやすい土壌が出来ていき負のスパイラルに入っていきます
これを”AF begets AF”と呼ぶこともあります

次にAFと判断したときに行うべきことです
厳密には⓪でショック徴候がないか(緊急でのcardiovergionの必要性)を評価することが大事ですが、ここでは割愛します
AFは様々な原因で起こるため、まずは心疾患由来なのか心外疾患由来なのかを確認します
続いてrate control、抗凝固、rhythm controlの必要性について順次評価していきます
そもそも何故AFを放置してはいけないのでしょう?
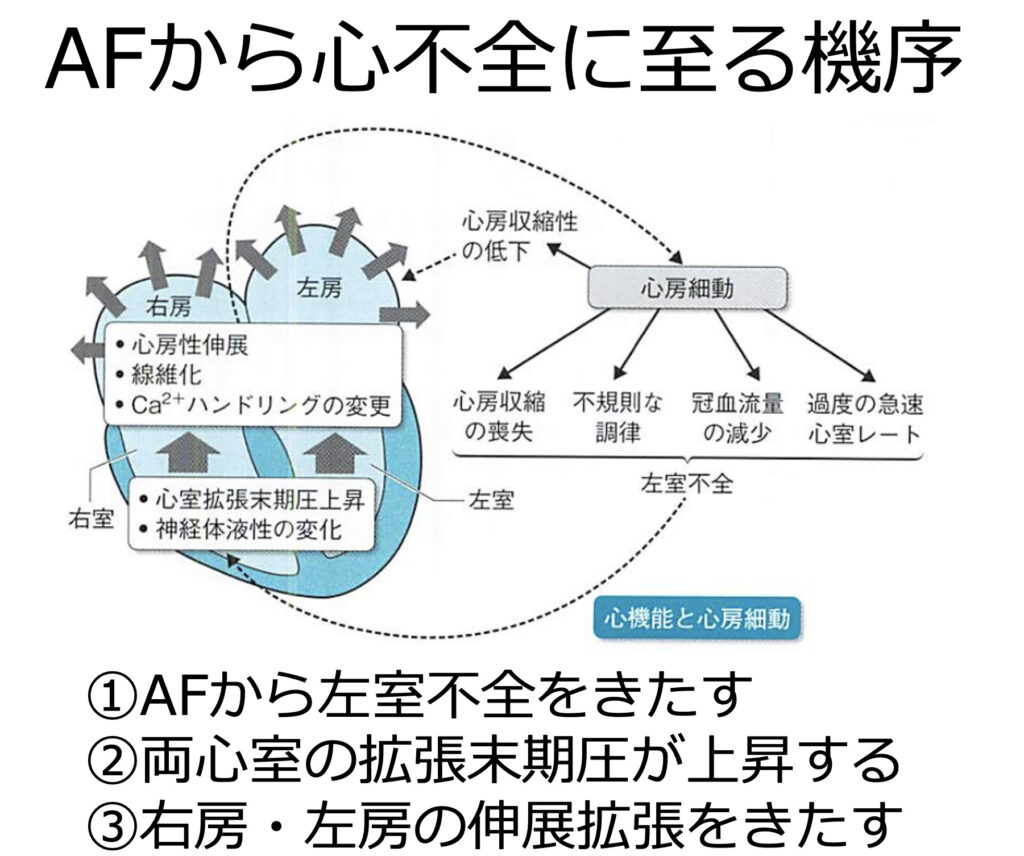
もちろん血栓イベントのリスクもありますが、AF自体で心不全をきたします
その機序はAFで左心不全をきたし、両心室の拡張末期圧が上がり、右房と左房が拡張することによります
さて、AFでは目標HRをいくつに設定すべきでしょうか
洞調律と同じように考えて良いのでしょうか?
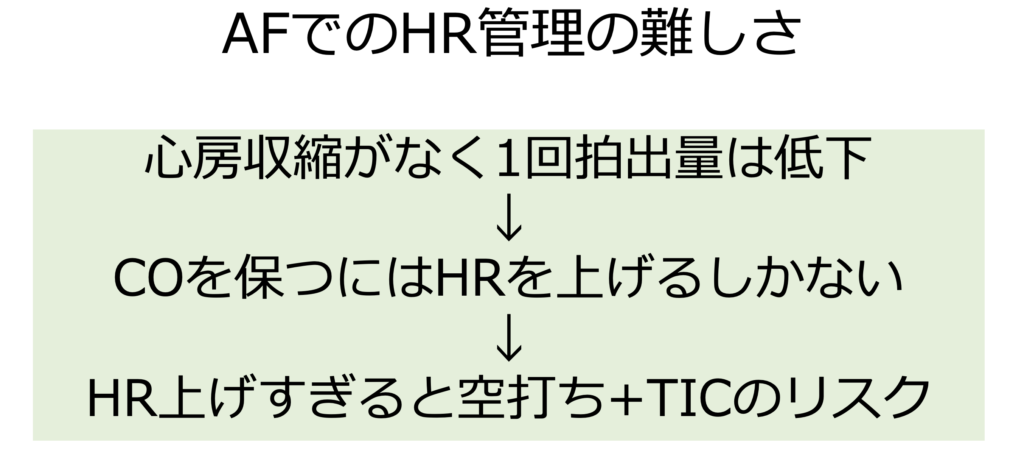
当然ですがAFの時には心房収縮がなくなるため1回拍出量は低下し、COを保つために代償性にHRを上げています
ですが、上げすぎると空打ちや頻脈性心筋症の危険性があります

至適なHRも紆余曲折を経て、少しずつ適正な範囲が絞られてきています
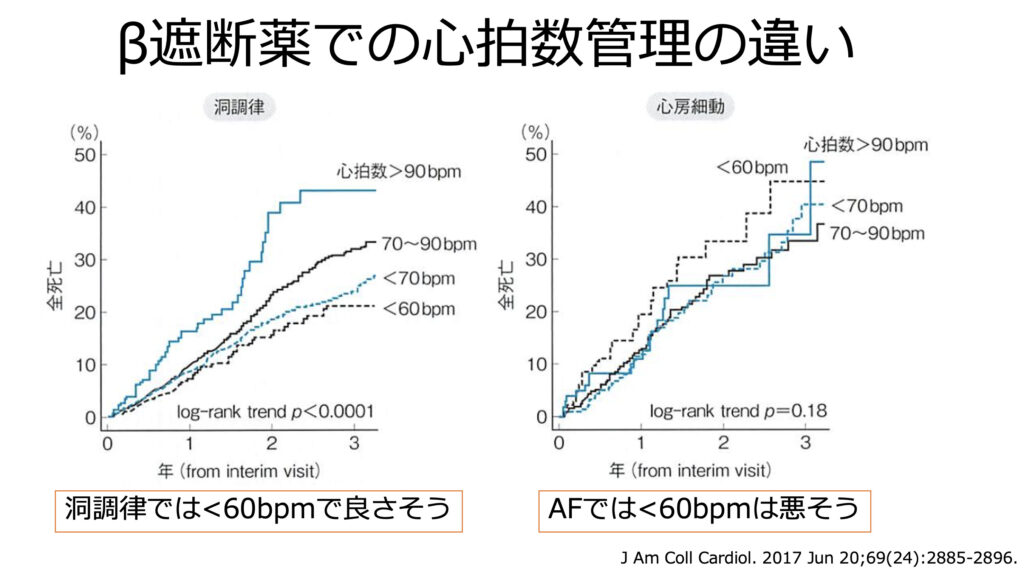
またβ遮断薬で心拍数を管理したときの死亡率についてのデータですが、洞調律ではHR<60/minが良さそうでした
一方でAFにおけるHR<60/minというのは極めて予後が不良な可能性が示唆されました

結局のところ、目標値はどこになるのでしょうか
様々な臨床試験の結果をまとめた図が上になります
低すぎると心血管イベントが上がり、高すぎるとTICのリスクが上がります
そして運動負荷試験の時の耐容能を考えると、HR 90-100/minが最適な可能性が高そうです
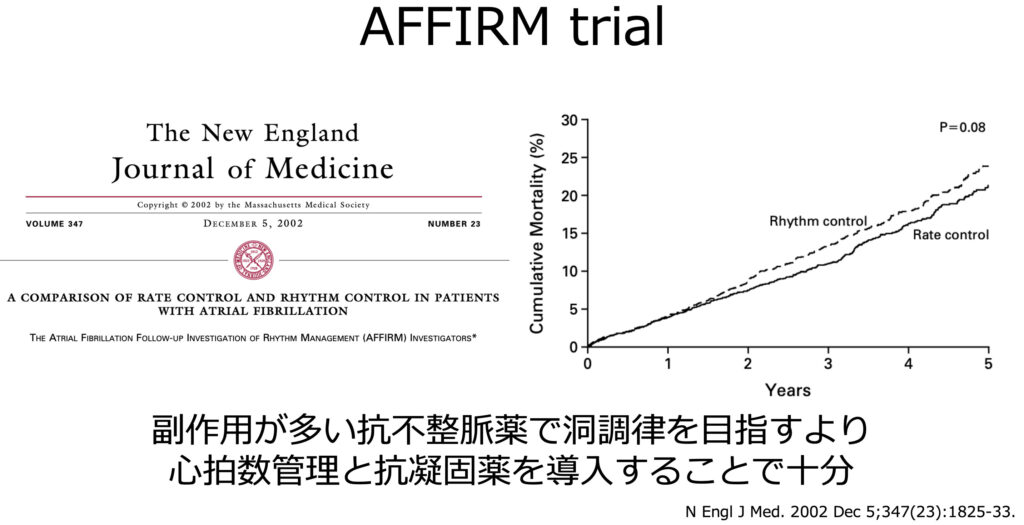
またrhythm controlについては、AFFIRM trialというものが有名です
こちらでは洞調律を維持することを目指すより、心拍数管理(rate control)と抗凝固導入で十分な予後が担保されたという驚きの結果が示されました
一見、良さそうなrhythm controlが効果を示せなかった理由は以下の通りと言われています

確かにAF begets AFの中で本当に洞調律を保てているのかは分からない(難しい)し、それで抗凝固を止められてしまっては本末転倒でしょう
また抗不整脈薬による副作用も見逃せません

それでも洞調律化させるべきタイミングもあり、若年者の場合やTICにより心不全をきたしている場合などです
この場合にはアブレーションが候補になります
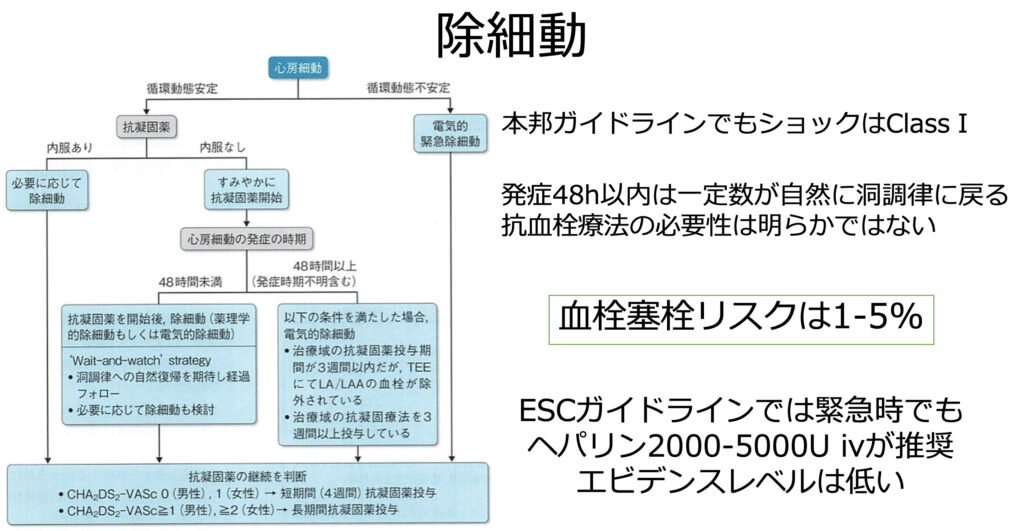
また除細動についてですがショックであれば、迷わず施行しましょう
気になる血栓リスクは1-5%と言われ発症時間により変わります
cardiovergion前のヘパリンはエビデンスレベルが低いですが、害にならないと思われる場合は投与しておいても良いでしょう
さて、いかがでしたでしょうか
今回はAFについてまとめてみました、次回は上室性頻脈(特にregular tachycardia)を引き起こすものについて扱っていこうと思います
本日はこれで、ではでは



コメント